Per stenosi del canale lombare si intende un restringimento patologico del canale osseo vertebrale, dovuto a fenomeni di degenerazione artrosica osteo-disco-articolare, che causa compressione alle strutture nervose (radici spinali, cauda equina) con conseguenti disturbi clinici e neurologici caratterizzati da disturbi più o meno gravi della sensibilità e motricità degli arti inferiori. La lombalgia non è un sintomo costante, quando è presente assume carattere di cronicità.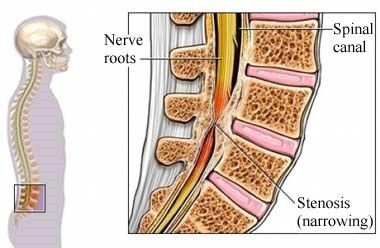
 Il canale osseo vertebrale è costituito posteriormente dalle lamine e dalle apofisi articolari, lateralmente dai peduncoli e anteriormente dal disco intervertebrale, dal legamento longitudinale posteriore e dall’osso corticale della vertebra. I peduncoli di 2 vertebre contigue delimitano in alto e in basso il canale foraminale della radice (forame di coniugazione).
Il canale osseo vertebrale è costituito posteriormente dalle lamine e dalle apofisi articolari, lateralmente dai peduncoli e anteriormente dal disco intervertebrale, dal legamento longitudinale posteriore e dall’osso corticale della vertebra. I peduncoli di 2 vertebre contigue delimitano in alto e in basso il canale foraminale della radice (forame di coniugazione). Esistono diverse forme di stenosi vertebrale; le più comuni sono quelle acquisite degenerative e costituzionali. Morfologicamente si distinguono stenosi centrali, combinate e extra-foraminali. La stenosi centrale coinvolge le faccette articolari e il legamento giallo; una protrusione dell’anulus “bulging” in corrispondenza del disco degenerato o un osteofita somatico (artrosi) possono determinare la compressione durale. La stenosi laterale si verifica quando l’ipertrofia delle faccette articolari e l’eventuale bulging discale coinvolgono il recesso e la radice nervosa emergente. Altre forme di stenosi sono rappresentate da alterazioni spondilosiche come la spondilolistesi degenerativa, le fratture recenti o le malattie infettive, malattie sistemiche dell’osso, stenosi post artrodesi.
Esistono diverse forme di stenosi vertebrale; le più comuni sono quelle acquisite degenerative e costituzionali. Morfologicamente si distinguono stenosi centrali, combinate e extra-foraminali. La stenosi centrale coinvolge le faccette articolari e il legamento giallo; una protrusione dell’anulus “bulging” in corrispondenza del disco degenerato o un osteofita somatico (artrosi) possono determinare la compressione durale. La stenosi laterale si verifica quando l’ipertrofia delle faccette articolari e l’eventuale bulging discale coinvolgono il recesso e la radice nervosa emergente. Altre forme di stenosi sono rappresentate da alterazioni spondilosiche come la spondilolistesi degenerativa, le fratture recenti o le malattie infettive, malattie sistemiche dell’osso, stenosi post artrodesi.
Sintomatologia – la stenosi centrale causa disturbi sensitivi-motori agli arti inferiori. La lombalgia è un sintomo aspecifico, più o meno intenso, aggravato da lavori pesanti o posture errate (un aumento della lordosi che si verifica nella stazione eretta e nella deambulazione provoca una compressione addizionale delle radici caudali, attraverso una plicatura posteriore del legamento giallo verso il canale vertebrale. I segni e sintomi che si sviluppano mostrano un ordine cronologico rappresentato da parestesie e successivamente comparsa di deficit neurologici. L’incremento dell’apporto ematico durante la deambulazione provoca una claudicatio neurogena intermittens (deficit vascolare sulle radici) che impedisce il proseguimento della deambulazione (soprattutto nelle stenosi miste, acquisite e costituzionali). La claudicatio neurogena è caratterizzata da facile esauribilità della forza muscolare, diminuzione dell’autonomia di marcia, per la zoppia e per il dolore il paziente è costretto a fermarsi, sedendosi con il tronco flesso in avanti i disturbi tendono a scomparire (la posizione flessa in avanti determina un aumento dell’area del canale stenotico, con temporaneo miglioramento della vascolarizzazione e riduzione della compressione). In alcuni casi, per interessamento delle radici sacrali si possono avere disturbi sfinterici. La diagnosi differenziale si impone con la claudicato vascolare (consigliabile eseguire un ecodoppler arti inferiori). Nelle stenosi laterali la sintomatologia può essere mono o bilaterale, caratterizzata da dolori radicolari continui e specifici per un ramo nervoso, presenti anche a riposo.
L’esame obiettivo comprende – Valutazione della postura : il paziente può presentarsi con il tronco flesso in avanti, leggera flessione delle ginocchia per equilibrare il baricentro, costante è la perdita della lordosi lombare con deformità in piattiamo o cifosi lombare. – Movimento del rachide lombare: la flessione solitamente è valida, l’estensione del rachide lombare è limitata e a volte dolorosa con “scosse” ai glutei e agli arti inferiori correlata ad un restringimento del canale e dei forami. Ugualmente i movimenti di lateralità e di rotazione possono peggiorare la sintomatologia radicolare. – Valutazione della forza muscolare: raramente sono presenti ipotono-trofia muscolari o deficit di forza a riposo. E’ la marcia prolungata che determina deficit di forza alle manovre di contro-resistenza manuale e deficit sensitivi. – Valutazione dei riflessi osteotendinei a volte sono ipo-eccitabili o assenti per la compressione cronica sulle radici, in altre forme può essere normo evocabile il riflesso. – Manovre di stiramento radicolare spesso sono negative. A completare l’esame è importante valutare lo stato delle articolazioni coxo-femorali e femoro- tibiali per la presenza di coxartrosi e gonartrosi. Sempre vanno valutate palpatoriamente le arterie degli arti inferiori e la palpazione addominale profonda (per eventuali pulsazioni anomale aneurismatiche). Se dubbi richiedere un ecodoppler arterioso arti inferiori ed ecografia addominale.
La diagnosi radiologica si avvale dell’esame radiografico con eventuali proiezioni dinamiche per valutare l’instabilità. La TAC e la RMN valutano con precisione la conformazione del canale, l’ipertrofia delle faccette articolari, le alterazioni dei dischi intervertebrali e dei legamenti gialli, il restringimento dei forami di coniugazione.
La valutazione neurofisiologica (EMG) è utile per la diagnosi differenziale fra i disturbi neurologici da stenosi e quelli dovuti a polineuropatia.
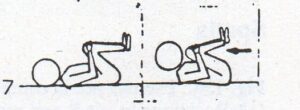
Il trattamento conservativo della stenosi lombare è riservato a pazienti con stenosi lieve-moderata, con sintomatologia algica senza deficit neurologici significativi o a pazienti in cui è controindicato per co-morbilità l’intervento chirurgico. La terapia si avvale di trattamento farmacologico, terapia infiltrativa, neuralterapia sui dermatomi irritati, terapia fisica, massoterapia rachide dorso lombare, tutore lombare soprattutto nei pazienti con instabilità vertebrale (spondilolistesi degenerativa). Igiene vertebrale nelle attività quotidiane e a riposo, esercizi di mobilizzazione in flessione e di stabilizzazione per la regione lombare, esercizi di stiramento catene muscolari arti inferiori e rachide, cyclette per il rinforzo arti inferiori e per la posizione flessa della schiena. Idrochinesiterapia è utile per le proprietà fisiche dell’acqua (pressione idrostatica, resistenza e temperatura).
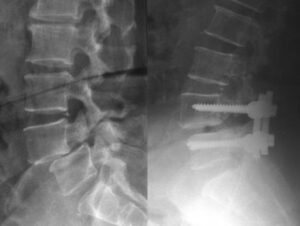
Il trattamento chirurgico è indicato in presenza di disturbi sfinterici indipendentemente dal dolore, in pazienti con grave sintomatologia radicolare e deficit motori, nei pazienti con disturbi motori-sensitivi discontinui, qualora la stenosi sia marcata e il paziente non sia molto anziano. L’intervento non è indicato nei pazienti che lamentano una sintomatologia radicolare vaga e imprecisa, non è indicato l’intervento quando il quadro clinico presenta deficit motori datati (quindi irreversibili) in pazienti di età avanzata. Nei pazienti che lamentano una lombalgia vaga come disturbo principale e una sintomatologia radicolare lieve o discontinua. Il trattamento chirurgico è controindicato in una stenosi lombare clinicamente asintomatica. La riabilitazione post-chirurgica prevede trattamenti mirati: prevenzione per le posture scorrete, stiramenti delle catene muscolari arti inferiori, tonificazione con esercizi attivi isometrici-isotonici della muscolatura addominale (retti e obliqui), idroterapia ed elettrostimolazioni.
Dr. Cassi Mario : specialista in ortopedia e Traumatologia, specialista in fisioterapia
Bibliografia : – The international society for the study of the lumbar spine, Weinstein e Wiesel, Verduci Editore – Trattato di Medicina Fisica e Riabilitazione 3 vol. Utet